预防医学 e健康 2018-06-02 上海计生所医院妇科段彩菊
勾睿、李潇等皮皮团队
经过博士医生多期的讲解,小伙伴们对 HPV疫苗是不是有了深刻的了解呀,为了方便大家的阅读,我们再来把HPV疫苗相关知识全面梳理一遍。
基础篇:
基础篇:带你解读 HPV
1、啥是HPV?
HPV是人乳头瘤病毒(humanpapillomavirus)的英文缩写(听着挺洋气的吧!),目前发现是一个拥有一百多个成员(不同亚型)的大家族,且成员还在不断增加,它易 感染 人体皮肤和粘膜,喜欢“聚居”在生殖道、肛门及口咽部等。
2、HPV的杀伤力有多大?
研究表明,有 40余种HPV可致生殖道 感染 ,有20余种与肿瘤相关。目前根据不同亚型HPV致病力大小分为高危型和低危型。高危型包括HPV16、18、31、33、35、39、45、51、52、56、58、59和68型等,除可引起外生殖器疣外,更重要的是引起宫颈癌前病变、宫颈癌及外生殖器癌等,其中 HPV 16和HPV 18可列为“头号破坏份子”,70%以上的宫颈癌与其有关。 2015年美国的一项调查显示:98.8%的宫颈原位癌、91.1%的肛门癌、90.6%的宫颈癌、75%的阴道癌、71.1%的口咽癌、68.8%的外阴癌、63.3%的阴茎癌、32%的口腔癌、20%喉癌中,均可检出HPV。低危型HPV病毒与生殖道、肛周疣(尖锐湿疣、扁平疣等)有关,其中90%以上的尖锐湿疣与HPV 6或11有关。
3、 HPV=宫颈癌?
HPV 感染 十分常见,约85-90%有性生活的男性和女性一生中曾 感染 过HPV,我国一项流行病学调查结果显示,中国育龄女性HPV 感染 率近20%,其中高危型HPV 感染 约占15%。90%以上的生殖道HPV 感染 在18个月左右内会被清除掉,仅有一小部分女性(5%-10%)会持续 感染 。即使持续 感染 了高危型HPV也仅有10%的人可能发展为宫颈癌前病变和宫颈癌。因此, HPV≠宫颈癌!
4、HPV的 感染 途径是什么?
HPV的 感染 途径主要是性接触 ,此外,接触污染后的日常生活用品也可能 感染 。儿童、处女也可能 感染 HPV。
5、影响HPV 感染 的高危因素都有哪些啊?
既然 HPV主要是通过性接触 感染 ,任何和性活动有关的因素都是生殖道HPV 感染 的高危因素,包括过早性生活、性伴侣数量多(包括性伴侣的性伴侣数量)、近期性伴侣变化等。
6、 感染 了HPV,自己会觉察到吗?怎么能确诊呢?
HPV 感染 分为潜伏 感染 、亚临床 感染 及临床 感染 。HPV潜伏 感染 时没有任何症状,仅检查提示HPV阳性,此时细胞学没有异常。亚临床 感染 阶段患者依然没有症状和阳性体征,此时出现与HPV 感染 一致的细胞学异常,临床上可通过宫颈细胞学检查得到证实。临床 感染 是指HPV 感染 导致了病变,并出现临床症状,如接触性出血等。
所以, HPV 感染 是悄无声息的,伪装技能堪比王牌特工,潜伏 感染 和亚临床 感染 时可以没有任何症状,仅通过检查才能发现。需要强调的是, HPV阳性可以提示有HPV 感染 ;HPV阴性不能100%确认没有HPV 感染 ,这是因为检测 HPV的目的是要检出宫颈及阴道等处病变的存在,而不是查找病毒的有无。
7、HPV 感染 与宫颈癌究竟是什么关系?
可以说 没有 HPV就几乎没有宫颈癌,但是,有HPV 感染 不一定得宫颈癌。
虽然说 HPV 感染 是宫颈癌发生的必要条件,但并不意味着 感染 了HPV就一定会发生宫颈癌,这需要同时具备若干条件,如HPV持续 感染 、 感染 年龄、免疫状态、吸烟、其他伴随 感染 等。
此外,高危型 HPV 感染 的致癌过程是很漫长的,经历着HPV 感染 →HPV持续 感染 →宫颈上皮内瘤变→宫颈浸润癌的过程。这一过程可长达数年至数十年。这期间我们有充分的时间筛查、诊断、治疗,以防止宫颈癌的发生。
基础篇:
打怪升级篇: HPV疫苗
目前宫颈癌是全世界妇女中第四大常见癌症,而且流行病学证据表明,每年我国宫颈癌新发病例约 10万例!既然 感染 HPV,可引起这么多可怕的后果,现代医药界就一直上演着“打怪升级的游戏”。德国科学家楚尔·豪森,第一次阐明了HPV和宫颈癌的因果关系,并因此荣获了2008年诺贝尔生理学或医学奖!他的贡献带来两项革命性的成果,其中之一就是在此基础上,周健和伊恩·弗雷泽共同发明了HPV疫苗,造福全人类。
1、什么是预防性HPV疫苗?
HPV疫苗含HPV病毒的主要衣壳蛋白L1,它能自我组装成类似HPV病毒样颗粒(VLP)。是基因工程的产物,颗粒内不含病毒遗传性物质,因此不能增殖,也就意味着不具有 感染 性,但可以诱导机体产生特异性抗体。你可以把它理解成蜡像,仅有一个相似的外形,没有思想。HPV疫苗分为预防性疫苗和治疗性疫苗两种。目前上市的均为预防性疫苗。世界范围内,现已有三种预防性HPV疫苗分别于2006、2007和2014年相继上市,即 针对 HPV16、18型的二价疫苗;针对6、11、16、18型的四价疫苗;针对6、11、16、18、31、33、45、52、58的九价疫苗。
2、为什么要打HPV疫苗啊?到底有多大好处呢?
全球使用经验提示,发达国家接种 HPV疫苗人群HPV 感染 率显著下降。国际研究数据表明, 二价和四价 HPV疫苗可预防大约70%的宫颈癌,但因为两者对HPV31、33、45等具有交叉保护作用,因此可预防癌症的实际比例要远高于70%。九价疫苗可预防大约90%的宫颈癌。 四价和九价疫苗对尖锐湿疣的保护效力可高达 90%。 国内研究数据表明,二价和四价 HPV疫苗能够预防84.5%的宫颈癌,九价疫苗可以预防92.1%的宫颈癌。
3、打HPV疫苗前需要做HPV等检查吗?
HPV可以反复 感染 ,一般认为 接种前无需检测体内有无 HPV 感染 。且 HPV阳性也可以打HPV疫苗,可有效预防 感染 其它类型HPV。
4、我们在三种预防性HPV疫苗中又该如何选择呢?
这个问题用图表的形式回答更清晰。
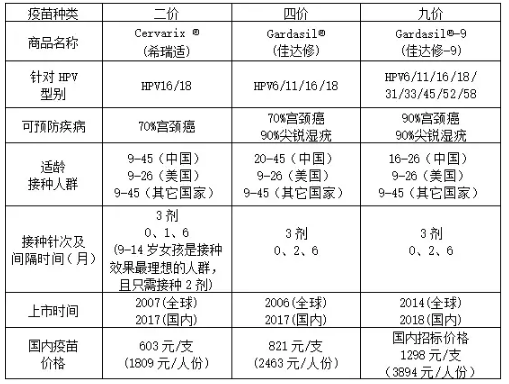
WHO 立场文件明确指出:现有证据表明从公共卫生学角度, 二价、四价和九价疫苗在免疫原性,预防 HPV16/18 相关宫颈癌的效力和效果方面无差别,三种疫苗都可预防大多数的癌症。
5、随着九价疫苗在中国有条件批准上市, 注射 1-2针二价或四价疫苗的女性是否可以选择改用注射九价疫苗?
三种 HPV疫苗互换使用的安全性、免疫原性或效力数据是有限的,且彼此有不同的特性、成分和适应症。因此 疫苗注射应该尽可能选择同样的疫苗完成程序。
6 、接种 HPV 疫苗后可以保护多长时间呢?
HPV 在自然 感染 情况下,能够刺激机体产生的抗体部队人数较少,战斗力也比较弱,很多时候不能抵御病毒的再次攻击。而接种 HPV 疫苗之后,会在体内产生很多抗体部队,它们会潜伏在宫颈粘膜等处,及时消灭入侵的病毒。
研究表明, 接种二价疫苗后产生的保护性抗体可以维持 9.4 年,四价疫苗可以维持 7.2 年,九价疫苗可以维持 5 年 (免疫时间上限尚缺乏研究数据)。 将二价宫颈癌疫苗产生的抗体水平使用数学模型进行计算后,预测高水平抗体最长可以维持 50 年之久。
7、注射HPV疫苗有不良反应吗?有点小怕怕耶
疫苗上市前已经过严格的临床试验。 HPV 疫苗接种后 不良反应为大多数疫苗所共有 ,注射部位:疼痛、红斑、肿胀等,全身:疲乏、肌肉酸痛、关节痛、 头痛 、头晕、胃肠道症状(恶心、呕吐、腹痛)等。与疫苗可能相关的严重不良事件十分罕见。
8 、那 HPV 疫苗有传染性吗?注射之后会不会反而 感染 HPV 啊?
世界卫生组织已评估 HPV 疫苗 不含有病毒基因或任何具传染性的物质 ,所以并不会引致 感染 或 HPV 相关疾病。
9 、已接种预防性 HPV 疫苗的妇女还需要进行子宫颈癌筛查吗?
目前约有 30% 的子宫颈癌不能通过接种 HPV 疫苗预防,因此接种 HPV 疫苗后仍有可能会发生宫颈癌。所以, 所有 25~64 岁有性生活的女性即使接种过预防性 HPV 疫苗,仍需定期接受子宫颈癌筛查。
基础篇:
“杂谈篇”
看到这里是不是有些累啦,累啦可暂且休息一会儿!我可要接着回答七大姑八大姨那问不完的问题啦!
1 、超过 45 岁的女性朋友能打 HPV 疫苗吗?
目前 HPV疫苗的适应年龄上限为45岁,无45岁以上相关临床队列研究。45岁以上女性朋友注射HPV疫苗理论上有保护效力,但已超过规定年龄,因此不能注射。
相比起疫苗接种, 45岁以上女性更推荐进行宫颈癌定期筛查 。常规的 HPV和细胞学联合检测仍是预防宫颈癌的主要措施。而且三种疫苗都不包括可能的极少部分未得到鉴定的高危型HPV,所以接种后仍然需要定期筛查。
2、HPV疫苗首选注射年龄是什么时候呢?
世界卫生组织( WHO)2017年HPV疫苗立场文件指出,预防宫颈癌最好通过对尚未开始性生活的女孩接种疫苗来实现,并建议将 9-14岁未发生性行为的女孩 作为 HPV疫苗接种的首要目标人群,15岁以上的女性作为HPV疫苗接种的次要目标人群。美国免疫实施咨询委员会(ACIP)推荐11或12岁女孩常规接种HPV疫苗。我国《子宫颈癌综合防控指南》建议HPV疫苗接种的重点对象是 13-15岁女孩 ,这是由于各国文化习俗差异,我国 9-15岁幼女发生性行为机会相对较低。研究表明越早接种保护效果越好。
3、没有过性生活还需要打HPV疫苗吗?
需要。性接触并非是 HPV 感染 的唯一途径,儿童、处女也可能 感染 HPV。且女性性生活后被HPV 感染 的机会急剧增加,因此在初次性生活前接种HPV疫苗对预防HPV反复 感染 的效率更高。
4 、有过性生活接种 HPV 疫苗还有效吗?
有效。女性有性生活后,被 HPV 感染 的机会急剧增加,但此时注射疫苗仍有效。
5 、月经期可以注射 HPV 疫苗吗?
可以。但个人体质不同,可以考虑避开经期。
6 、妊娠和哺乳期能否接种 HPV 疫苗 ?
不建议。没有明确证据表明妊娠期间接种 HPV疫苗会增加不良妊娠风险,但妊娠期和哺乳期HPV疫苗安全性数据有限。
7、疫苗接种后意外怀孕怎么办啊?
国外对注射 HPV疫苗期间意外怀孕的女性进行随访观察,发现接种疫苗不会对妊娠结局产生负面影响,不良妊娠风险无显著增加。但鉴于相关数据有限, 最好在接种时避孕,完成接种后尝试怀孕。
如果在疫苗接种的 6个月内意外怀孕,可以严密观察继续妊娠,并待分娩后继续注射剩余剂次。
8 、 感染 过 HPV 或曾经有宫颈病变,可以接种 HPV 疫苗吗?
可以。可减少疾病的复发率,且对未 感染 的 HPV 型别具有保护效力。
9 、 HIV 阳性者能接种 HPV 疫苗吗?
可以。有关血清 HIV 抗体阳性的女性、男性及 7-12 岁 感染 HIV 的儿童接种预防性 HPV 疫苗 3 剂次程序的数据显示,在这些人群中接种预防性 HPV 疫苗是安全的。
10、男性也能打HPV疫苗?
可以。可一定程度降低阴茎癌、肛门癌、生殖器湿疣等疾病发生概率,也可以减少 HPV的传播,进一步降低女性 感染 HPV的风险。
11、HPV疫苗可以和其他疫苗一起注射吗?
指南认为, HPV疫苗可与常规白喉、破 伤风 和无细胞百日咳疫苗同时接种,对这些疫苗的抗原组分的抗体反应,没有临床相关的干扰。但同时注射疫苗种类越多,发生副反应的可能性越大,因此临床上不建议HPV疫苗与其他疫苗一起注射。
12、如果在国外打过HPV疫苗,但不知道是哪种,现在应该怎么办呢?
应该尽可能选择同样的疫苗完成程序,但如果先前使用过的疫苗种类不详或没有货源,可用其他价型的 HPV疫苗完成免疫程序。
通过这波 HPV疫苗宝典解读,我们是不是又学到了不少新知识!想详细了解相关内容的可以翻看历史消息哦。符合注射条件的朋友们快约上自己的伙伴,到各大社区医院及卫生服务中心接种二、四价HPV疫苗吧(目前香港已经暂时停供九价疫苗,但可以去海南约一波哦)。快动一动你们的小手指翻看历史记录里的无敌全注射地址吧!
敲黑板啦!!! HPV疫苗接种是宫颈癌的一级预防,只能降低宫颈癌的发生,并不意味着杜绝宫颈癌。因此,无论接种二价、四价还是九价HPV疫苗,接种后需要定期进行宫颈癌筛查!!!疫苗注射与宫颈癌筛查相结合才是宫颈癌预防的最佳策略!!!























 打开APP
打开APP