美国妇科腔镜学会与欧洲妇科内镜协会推出了新的宫腔粘连实践简报,重点如下:
1、宫腔镜—诊断宫腔粘连的金标准: 好大夫工作室妇产科杨建
2、关于宫腔粘连的分类:
最常用的分类方法就是根据宫腔镜评估结果将宫腔粘连分为轻度、中度和重度。
3、关于宫腔粘连的处理:
(1)期待治疗:这种推荐治疗方式年代较为久远,数据表明约有45.5%的患者能在7年内怀孕。
(2)宫颈扩张:此项治疗方式的可靠数据均为在宫腔镜出现之前的,目前这项技术的使用已经十分局限。
(3)刮宫术:也是在宫腔镜出现之前最常用的治疗方式,但因其存在进一步损伤内膜的可能,现已不作为最佳治疗方式。
(4)宫腔镜:
优点:
①可以直视放大对宫腔粘连进行诊治;
②检查同时需要扩张宫颈,这对于本身就有轻度宫颈粘连的患者可以同步治疗。但是它也是有一定缺点的,如果宫腔粘连越多,越致密,发生子宫穿孔等并发症的风险就越大。
(5)非宫腔镜技术:开腹手术、子宫切开术等因其创伤大、并发症多,现在已经极少使用。
4、关于宫腔镜术后:
大约有 30%-60%的患者会出现术后复发 ,宫腔粘连 二级预防 的指南推荐如下:
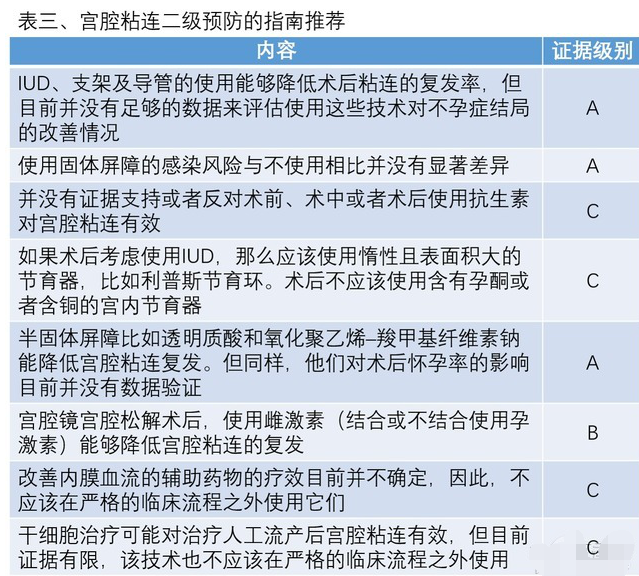
(1)IUD、 支架及导管 的使用能够降低术后粘连的复发率,但这些技术对于不孕症结局的改善情况尚无数据支持 ;
(2)使用 固体屏障并不增加 感染 风险 ;
(3)如果术后考虑使用IUD, 不应该使用含有孕酮或含铜的宫内节育器 ;
(4)半固体屏障如 透明质酸 能降低宫腔粘连复发,但是对于不孕结局的影响亦无数据验证 ;
(5)宫腔镜宫腔粘连松解术后,使用 雌激素 能够降低宫腔粘连的复发 ;
(6)另外,大家很关心的也是最近较为热点的— 干细胞治疗,可能对治疗 人工流产 后宫腔粘连有效,但目前证据有限 。
5、关于术后评估:
轻至中度的宫腔粘连复发率大约为 1/3,而 重度患者复发率高达 2/3 。因此,无论患者是否进行了外科治疗,都应该进行宫腔情况的随访,通常在术后两到三个月经周期后进行宫腔镜或子宫输卵管造影。 因此,无论患者是否进行了外科治疗,都应该进行宫腔情况的随访( B级),通常在术后 两到三个月经周期后进行 。动态监测的方法包括宫腔镜和子宫输卵管造影,对于复发的病人需要 麻醉 后再次进行松解。
下面是详细内容:
2017.6期待很久的指南来了!「宫腔粘连诊断与治疗」再也不怕了
2017-06-01 11:31来源:丁香园
宫腔粘连常见于行 人工流产 术或自然流产刮宫术后,如今, IUA(intrauterine adhesions)与Asherman syndrome两个术语已经通用,都代表宫腔粘连。宫腔粘连常见的症状包括疼痛、月经不规则甚至闭经和不孕。
宫腔镜是诊断宫腔粘连的金标准,条件允许时应该首选
子宫输卵管造影的假阳性率比较高(高达 39%),并且无法检测子宫内膜纤维化以及无法观察宫腔粘连的程度,因此应用并不广泛。
多普勒超声可能会提示患者不孕症的风险, MRI太昂贵,准确性也不高。这些技术还缺乏大样本的临床研究,也并没有推荐在临床使用。(C级)
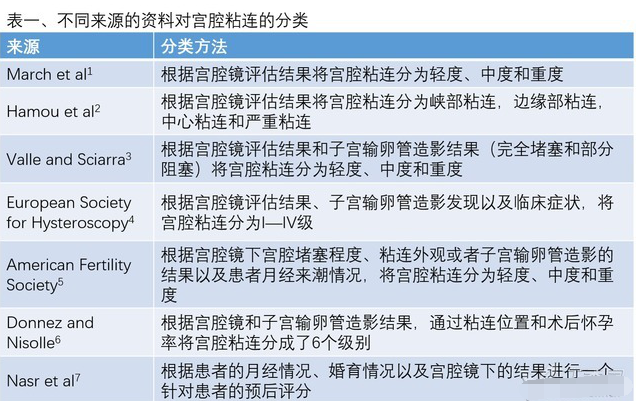
7种供参考的分类
但目前并没有一个统一的宫腔粘连分类标准,不同组织根据自己的实际情况提出了不同的分类标准,以供大家参考(表一)( C级)
3 种推荐的预防方式
切除病变的方式也可能会影响宫腔粘连的风险:在非妊娠子宫中进行电切或者在妊娠子宫中无画面引导盲目操作会增加宫腔粘连的风险。( C 级)
由于宫腔粘连并不威胁生命,因此只有在患者出现疼痛、不孕、反复流产或者月经不规则(包括闭经)等症状才进行治疗。各种治疗的目的就是恢复宫腔的正常容积,重建宫腔和宫颈管的正常形态,促进宫颈管、宫腔和输卵管之间的沟通。从而确保正常月经和精子流动及输卵管着床。
1. 期待治疗:
宫腔以及内膜没有损伤的宫颈狭窄可以通过超声引导(或者没有超声引导)下宫颈扩张进行治疗。目前所有的关于宫颈扩张的可靠数据都是宫腔镜出现之前的数据,并且有盲探造成子宫破裂的报道。因此,目前这项技术的使用十分局限。
3. 刮宫术:
宫腔镜可以直视放大来对宫腔粘连进行治疗。宫腔镜检查本身就需要宫颈扩张,这本身就会对轻度的宫颈粘连进行治疗,并且,还可以使用宫腔镜的尖端进行钝性分离。当然,粘连越多,越致密,发生子宫穿孔等并发症的风险就越大。
目前还并没有研究来比较这些新技术与其他技术,因此,没有证据表明某种技术更具有优越性。有间接证据表明,电外科手术可能存在进一步损伤内膜的风险。
当无法使用经典的宫腔镜技术或者使用宫腔镜技术并不安全的时候,可以结合使用一些其他的宫腔镜技术。比如当宫腔粘连十分严重的时候,可以使用 Collins 电刀从宫底到宫颈切割一个 6~8 mm 深的切口,来扩大子宫腔。在一个小范围临床试验中,有 71% 的患者获得成功。
腹腔 超声 可用来引导宫腔镜下宫腔粘连松解 ,除了起到辅助引导作用,还能同时检查盆腔其他器官。
开腹手术、子宫切开术等因其创伤大、并发症多,现在已极少使用,仅适用于其他技术不实际或者其他可能的严重情况。
宫腔粘连术后节育器 不应该使用含铜节育器
传统的术后分离子宫壁的固体屏障包括使用 IUD(宫内避孕器)、 羊膜移植或支架 , 通常都包括一个末端有球囊的宫内导管 。凝胶屏障包括透明质酸和氧化聚乙烯–羧甲基纤维素钠也都进入了更加严格的临床试验。目前,已经有 5 个随机对照试验来评估二级预防策略的效果。现将二级预防的推荐总结如下:(表三)
轻至中度的宫腔粘连复发率大约为 1/3,而重度宫腔粘连的复发率则高达 2/3。因此,无论患者是否进行了外科治疗,都应该进行宫腔情况的随访(B 级),通常在术后两到三个月经周期后进行。动态监测的方法包括宫腔镜和子宫输卵管造影,对于复发的病人需要 麻醉 后再次进行松解。
参考文献
1.March CM, Israel R, March AD. Hysteroscopic management of intrauterine adhesions. Am J Obstet Gynecol. 1978;130:653–657.
2. Hamou J, Salat-Baroux J, Siegler AM. Diagnosis and treatment of intrauterine adhesions by microhysteroscopy. Fertil Steril. 1983;39:321–326.
3.Valle RF, Sciarra JJ. Intrauterine adhesions: hysteroscopic diagnosis, classification, treatment, and reproductive outcome. Am J Obstet Gynecol. 1988;158:1459–1470.
4.Wamsteker K, De Blok SJ. Diagnostic hysteroscopy: technique and documentation. In: Sutton C, Diamon M, editors. Endoscopic Surgery for Gynecologists. New York: Lippincott Williams & Wilkins Publishers; 1995. p. 263–276.
5.The American Fertility Society classifications of adnexal adhesions, distal tubal occlusion, tubal occlusion secondary to tubal ligation, tubal pregnancies, mullerian anomalies and intrauterine adhesions. Fertil Steril. 1988;49:944–955.
6.Donnez J, Nisolle M. Hysteroscopic lysis of intrauterine adhesions (Asherman syndrome). In: Donnez J, editor. Atlas of Laser Operative Laparoscopy and Hysteroscopy. New York, New York: Press-Parthenon; 1994. p. 305–322.
7.Nasr AL, Al-Inany H, Thabet S, Aboulghar M. A clinicohysteroscopic scoring system of intrauterine adhesions. Gynecol Obstet Invest. 2000; 50:178–181.























 打开APP
打开APP